当クリニックは、着床前診断の承認施設です。
着床前診断って?
胚(受精卵)を子宮に移植する前に行う、染色体検査になります。染色体の本数が異常だと、流産しやすかったり、そもそも妊娠ができなかったりします。また、無事に産まれても障害をもつことになります。
『着床前診断』には、PGT-A(着床前遺伝子異数性検査)とPGT-SR(着床前胚染色体構造異常検査)、PGT-M(着床前遺伝学的検査)があり、当院はPGT-AとPGT-SRの承認を日本産科婦人科学会より受けています。
※着床前診断は、健康保険が適用されない自費診療です。検査対象となる胚盤胞を得るための体外受精や顕微授精など、ARTにかかる費用もすべて自費診療となりますので、ご注意ください。
PGT-AとPGT-SRの違い
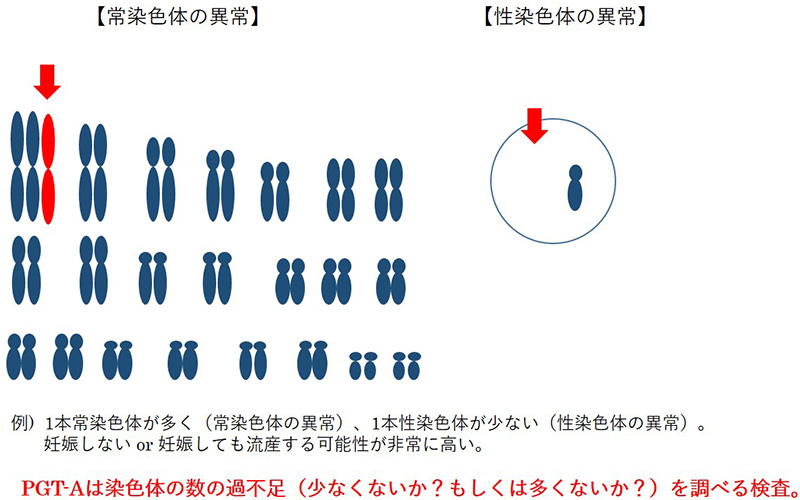
PGT-Aは染色体の本数に過不足がないかを調べる検査です。
PGT-SRは染色体の構造異常を調べる検査です。ご夫婦(事実婚も含まれる)のどちらかが、遺伝性染色体構造異常(転座・逆位・コピー数多型など)の保因者である場合、対象になります。検査に必要な処置などはPGT-Aと同じになりますので、ここではPGT-Aについて説明していきます。PGT-SRの対象となるご夫婦は、医師にご相談ください。
染色体って?
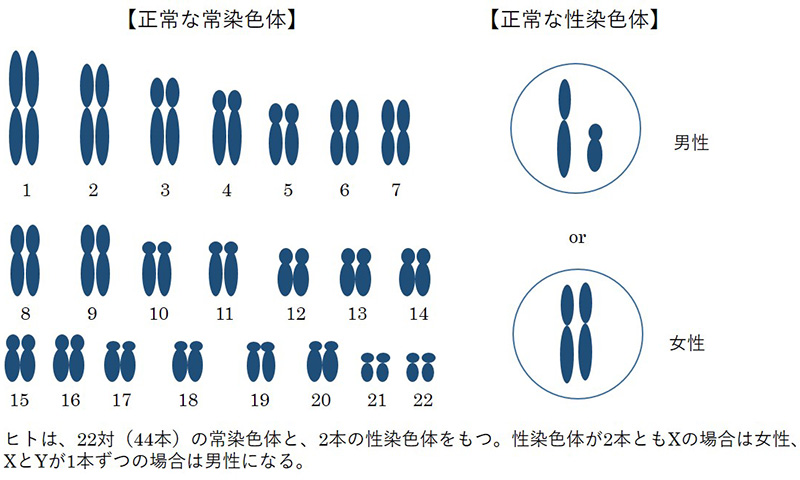
ヒトの染色体は、22対(44本)の常染色体と、2本の性染色体からなっています。常染色体は1番から22番まで番号がついており、過不足(多かったり少なかったり)があると、妊娠できなかったり、妊娠しても流産してしまったりします。
性染色体は男女を決める染色体で、男性ならXY、女性ならXXとなります。X染色体が多い場合はXXX(トリプルX症候群)やXXY(クラインフェルター症候群)など、1本少ない場合はX(ターナー症候群)となります。
PGT-Aの検査方法
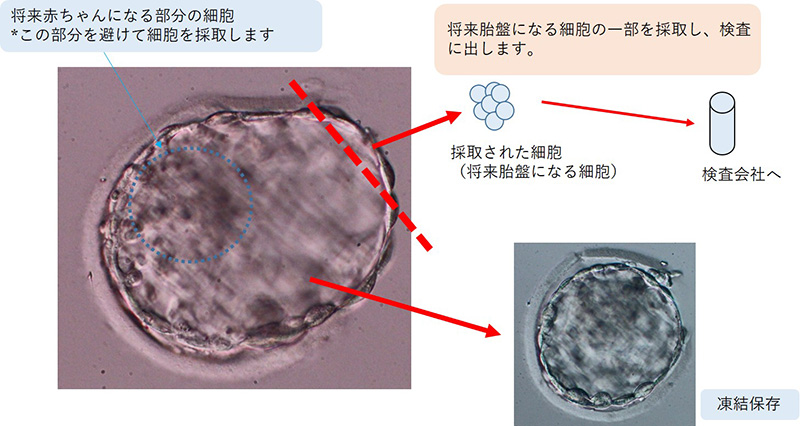
採卵で得られた卵に顕微授精(もしくは体外受精)を行い、胚盤胞まで成長させます。胚盤胞に成長したら、胚の一部(将来胎盤になる部分)の細胞を採取し、検査会社に提出します。検査結果が出るまで2~3週間ほどかかるので、胚盤胞はいったん凍結保存します。
PGT-Aのデメリット
PGT-Aを行うことで、染色体の数が異常な胚を避けることができ、妊娠率の向上、流産率の低下を期待することが出来ます。
しかし、検査にはデメリットも存在します。PGT-Aのデメリットは以下の通りです。
デメリット
- 胚の一部を採取するときのダメージで胚盤胞が変性することがある
- 胚の一部を採取した時と、凍結の時のダメージにより、融解時に胚盤胞が回復しない場合がある
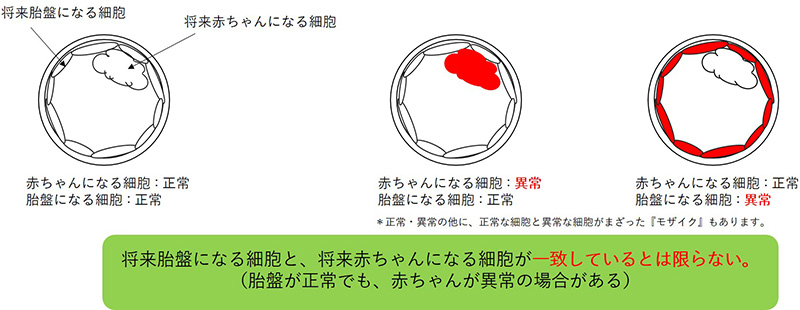
- 胎盤と赤ちゃんの染色体が一致しているとは限らない=検査結果(胎盤)が正常でも赤ちゃんが異常の場合がある
- 検査結果が判定不明のときがある
- 染色体の本数だけの検査なので、遺伝子疾患は防げない
- 自費診療になるため、費用が高額
誰でもできるの?
PGT-Aは胚移植を2回以上行っても妊娠できなかった方、もしくは流産の経験が2回以上ある方にのみ行うことができます。この条件は日本産科婦人科学会によって定められており、承認施設は厳守する必要があります。なお、PGT-SRは前述のとおり、ご夫婦どちらかに染色体の構造異常があることがわかっており、それが不育症の原因になっている、もしくはそれが原因となって今後流産してしまう可能性がある方が対象になります。
検査ご希望の方は、診察時に医師にご相談ください。














